정부가 내년도 ‘글로벌 의사과학자 양성 사업’ 예산을 대폭 증액한 이유는 바이오 헬스케어 사업을 키우기 위한 대통령실의 강력한 의지가 반영됐다는 평가가 우세하다. 바이오헬스 분야를 제2의 반도체 산업으로 적극 육성하겠다는 정책 기조가 투영됐다는 설명이다. 앞서 윤석열 대통령은 2월 28일 바이오헬스 신시장 창출 전략회의에서 “바이오헬스를 제2의 반도체 산업으로 키우겠다”며 “의사과학자를 양성할 수 있는 방안을 마련하라”고 각 부처에 지시한 바 있다.
노벨상 휩쓰는 의사과학자들
올해도 코로나 백신 주역 수상
韓선 전망 어두워 지원자 극소수
올해도 코로나 백신 주역 수상
韓선 전망 어두워 지원자 극소수
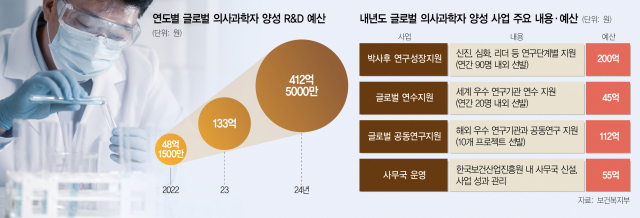
실제로 보건복지부는 2024년도 바이오·디지털헬스 연구개발(R&D) 전체 예산으로 올해 예산(6967억 원)보다 834억 원(12%) 증가한 7801억 원을 편성했다. 교육부와 과학기술정보통신부 등의 정부 부처 R&D 예산이 수백억 원에서 1000억 원 이상 삭감된 것과는 대조적이다. 복지부 관계자는 “정부 방침에 따라 국가 R&D 예산 배분 및 조정권을 갖고 있는 기획재정부 혁신본부에서도 의사과학자 양성 사업에 관심이 많았다”고 설명했다.
의사과학자(Medical Doctor-Ph.D)란 의사면허(MD)를 갖고 의학 관련 연구를 수행하는 과학자(Ph.D)를 의미한다. 기초연구로 임상적 니즈를 발굴하고 환자 진료를 통해 임상에 적용하며 의사와 과학자의 중간에서 가교 역할을 수행한다. 융합형 연구를 수행할 수 있는 이들 의사과학자들은 전 세계 과학계를 휩쓸고 있다. 이미 인간의 질병을 설명하는 데 한계가 있는 실험동물 모델이 아닌 인간 임상 중심 연구를 수행할 수 있는 전문가들이기 때문이다. 올해 노벨 생리의학상을 수상한 커털린 커리코 바이오엔테크 수석 부사장과 드루 와이스먼 미국 펜실베이니아대 교수 모두 의사과학자다. 이들은 메신저리보핵산(mRNA) 백신 개발로 코로나19 유행을 종식시킨 공로를 인정받았다. C형 간염 바이러스 발견에 공헌해 2020년 노벨 생리의학상을 수상한 하비 올터, 마이클 호턴, 찰스 라이스 모두 의사과학자다.
尹 바이오헬스 육성 의지 반영
주요 R&D 예산 삭감 속 이례적
해외연수 등 연 200억 연구지원
주요 R&D 예산 삭감 속 이례적
해외연수 등 연 200억 연구지원
문제는 불확실한 미래 탓에 의사과학자를 택하는 이들이 늘어나지 않고 있다는 점이다. 의사과학자들에게는 진료와 연구 업무가 균형추를 이뤄야 하지만 연구 시간이 충분히 확보되지 않는 경우가 많다. 진료 수입이 병원 매출과 연동돼 있는 만큼 진료 시간을 줄이기 어렵기 때문이다. 의료·과학 업계에서 국내 의사과학자는 기초 의사과학자와 임상 의사과학자를 모두 합쳐 1500명 정도로 추산하고 있다. 한국의 경우 연간 3800명의 의대 혹은 의학전문대학원 졸업생 중 의사과학자 지원자는 30명도 채 되지 않는다. 연간 1700명의 의사과학자가 배출되는 미국과 극히 대조적이다.
내년도 글로벌 의사과학자 양성 사업은 박사 학위를 취득한 의사과학자가 독립적인 연구자로 성장할 수 있도록 연구 단계별로 지원하는 데 방점이 찍혀 있다. 우선 복지부는 의사과학자 박사 후 연구 성장 지원을 위해 연구 단계를 △신진 의사과학자 △심화 의사과학자 △리더 의사과학자 등으로 분류하고 연간 90명 내외를 선발해 200억 원을 지원할 예정이다. 이와 함께 45억 원을 투입해 국내 의과학자가 세계 우수 연구 기관에서 세계적인 연구자로 성장할 수 있도록 연간 20명 내외를 선발해 해외 연수를 지원할 방침이다. 또 의사과학자의 글로벌 공동 연구를 통한 국제적 연구 역량을 끌어올리기 위해 내년에 10개 프로젝트를 선정, 112억 원을 지원하기로 했다. 특히 의사과학자를 적극적으로 육성하기 위한 취지로 한국보건산업진흥원에 사무국을 신설해 운영할 예정이다. 이를 위해서는 총 55억 원의 예산이 책정됐다. 복지부 관계자는 “의료 업계에 수요 조사를 벌인 결과 의사과학자들이 독립적인 연구를 할 수 있는 환경 조성이 중요하다고 판단했다”며 “의사과학자들이 본격적인 연구 궤도에 오르기 위해서는 10년 이상의 시간이 필요한 만큼 앞으로도 연구 단계와 생애 주기별로 체계적인 지원을 할 수 있도록 노력해나갈 것”이라고 말했다.
전문가들은 의사과학자 제도가 국내에 뿌리를 내리고 가시적인 성과를 거두기 위해서는 육성 프로그램 활성화와 더불어 기존 의료 체계 시스템에 대한 개선도 필요하다고 진단한다. 이형기 서울대병원 임상약리학과 교수는 “한국은 의료 공급자의 일방적인 희생에 기반한 저수가 국가”라며 “병원 수익에 가장 크게 기여하는 의료진이 연구한다고 진료 시간을 줄일 수 없는 의료 체계를 그대로 둔 채 단순히 의사과학자 양성 프로그램을 통해서 연구의 양이나 질적 수준이 올라가기를 기대하기는 어렵다”고 지적했다.