29일 서울대병원에 따르면 강경훈·배정모 교수와 유승연 전공의 연구팀은 지난 2005~2012년 채취한 대장암 환자 578명의 조직 슬라이드를 20배까지 확대할 수 있게 스캔한 뒤 AI SW로 분석해 5개 유형으로 분류해 이 같은 성과를 냈다.
연구 결과 널리 쓰이는 ‘TNM 병기(病期)’가 같아도 대장암 재발·전이 고위험군인 4군(20%)과 3군(6%)은 5군(25%)에 비해 5년 내 재발·전이 위험이 3배, 2배가량 높았다. 예후가 나쁜 환자군은 26%, 좋은 환자군은 74%(5군·1군·2군)였다.
일반적으로 대장암 환자의 75~80%는 5년 내 재발·전이율이 10% 안팎으로 낮아 ‘예후가 좋은 환자군’으로, 20~25%는 재발·전이율이 높아 ‘예후가 나쁜 환자군’으로 분류된다.
대장암 조직 슬라이드 이미지와 AI SW를 활용한 이 병리검사·분석법에 따라 분류된 5개 암 유형은 예후 예측의 정확도가 높지만 가격이 비싸 아직 국내에서 상용화되지 않은 CMS(consensus molecular subtype) 기법의 5개 ‘유전자 발현형’과 1대1 대응하는 것으로 확인됐다. 상용화될 경우 저렴한 비용에 높은 정확도로 대장암의 예후 예측이 가능해진다. 물론 SW를 이용한 분류의 정확도에 대한 보다 폭넓은 검증과 식품의약품안전처의 승인(의료기기), 건강보험 적용 같은 문턱을 넘어야 한다.
배 교수는 “새로 개발한 분류법으로 CMS와 동일한 결과를 얻었다는 것은 조직병리 이미지에 대한 AI 기반 분석이 RNA를 이용한 전체 유전자 발현 분석만큼 유용하다는 의미”라며 “이 정보를 기존에 알려진 예후 인자들과 함께 활용하면 재발·전이 고위험군을 지금보다 정확하게 선별해 체계적으로 대응할 수 있을 것”이라고 설명했다. 그는 “대형병원마다 조직병리 슬라이드를 보관할 공간이 부족하고 디지털화된 관리·활용이 크게 미흡한 실정”이라며 “이번 연구가 보다 정확한 질병진단 및 치료계획 수립을 위해서는 ‘디지털 조직병리 시스템’ 구축이 시급하다는 인식 확산에 촉매제가 됐으면 한다”고 했다.
이번 연구 결과는 국제학술지 ‘임상 암연구(Clinical Cancer Research)’에 발표됐다.
연구팀은 TNM 병기와 CMS 검사·분석법의 한계를 극복하기 위해 환자의 조직 슬라이드를 20배까지 확대할 수 있는 고해상도 스캐너(해상도 픽셀당 0.5㎛)로 스캔해 디지털 이미지로 만들었다. 이 이미지로 종양·침윤 림프구 수(TILs)를 세고 종양·간질(間質·stroma) 비율인 TSR 등을 자동으로 계산하기 위해 디지털 병리 이미지 분석용 공개 SW(QuPath)도 활용했다. 이를 토대로 종양조직 내 면역세포 침윤 및 섬유화 정도를 208종의 파라미터로 측정해 5개 유형으로 분류하는 AI SW를 만들었다. 분당서울대병원에서 2007~2012년 모집된 283명의 대장암 환자에게 적용해 신뢰성도 검증했다.
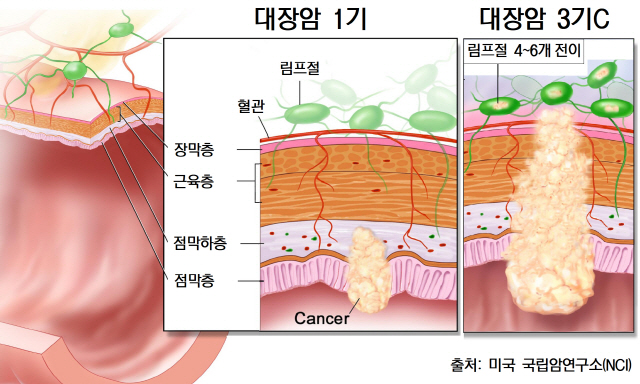
암 치료와 예후 판정에 중요한 지표가 되는 TNM 병기는 △암세포, 즉 종양(Tumor) 크기, 주변 세포들을 얼마나 파고들었는가에 따라 T0(상피세포층)~T4(주변 장기 세포까지)로 △암세포가 주변 림프절(Node)로 전이된 정도에 따라 N0(전이×)~N3(10개 이상의 림프절에 전이)로 △암세포가 다른 장기로 전이(Metastasis)됐는지에 따라 M0(전이×), M1(전이)으로 나누고 세 요소를 조합해 0~4기로 분류한다. 병기가 조기이면 수술 후 추적관찰하고 그보다 진행됐으면 수술 후 항암치료를 한다. 암이 많이 진행돼 수술로 효과가 없다고 판단되면 항암치료 위주로 진행한다. 하지만 대장암은 TNM 병기로 예후를 예측하는 정확도가 떨어진다. 2기로 판정된 환자가 3기보다 더 나쁜 경과를 보일 때도 있다.
대장암 조직에서 RNA를 추출한 뒤 마이크로어레이나 RNA 시퀀싱으로 전체 유전자 발현 양상을 파악해 5개(미분류 포함) 유형으로 분류하는 CMS 검사·분석법은 예후 예측 정확도가 높은 편이다. 반면 시퀀싱에만 60만~80만원가량이 들고 시퀀싱 결과를 분석·진단하는 비용이 추가로 들어 환자에게 적용하는 데 한계가 있다. 종양 조직을 병리검사할 때 흔히 포르말린 처리 조직을 쓰는데 ‘신선 조직’과 달리 CMS에서 필요로 하는 RNA를 충분히 얻기 어렵다는 점도 문제다. 그럼에도 해외에서는 5개 CMS 분류 유형에 따라 5년 생존율, 치료제 반응 등이 다를 수 있다는 연구 결과가 속속 발표되고 있다.