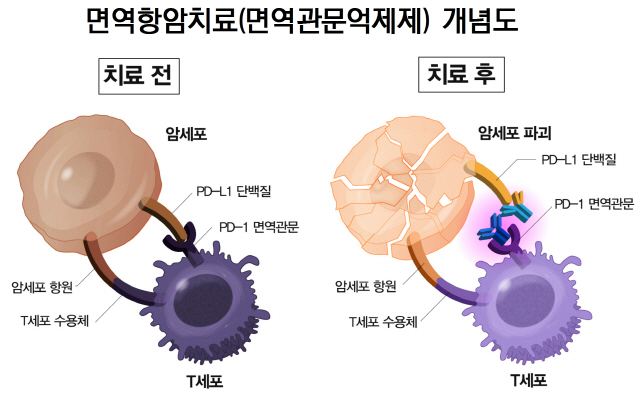
암환자의 암세포에 대항하는 T세포 표면에는 T세포의 기능을 억제하는 단백질(CTLA-4나 PD-1)이 크게 늘어나 있다. 두 단백질은 T세포의 기능이 과도하게 활성화돼 우리 몸을 상하게 하는 것을 막아줘 ‘면역관문(immune checkpoint)’으로 불린다. 그래서 이 단백질을 억제·차단하는 면역관문억제제(anti-CTLA-4 또는 anti-PD-1)로 T세포의 기능을 회복시키는 면역항암치료를 하는 경우가 늘고 있다. 최근 눈에 띄는 암 치료 효과로 주목을 받고 있다.
◇암세포의 위장술 무력화…‘면역항암치료 대명사’
인체가 세균이나 바이러스에 감염돼 감기·폐렴 등을 앓게 되면 이를 이겨내기 위해 면역체계가 활성화된다. 감염증에 걸리면 염증반응으로 열이 나는 것도 면역작용에 의해 나타나는 현상이다. 하지만 염증반응이 과하게 일어나면 오히려 몸에 해롭다. 때문에 우리 몸은 면역관문을 통해 과도한 면역반응을 적절한 수준으로 조절한다.
이 관문이 제대로 작동하지 못하면 면역 상태의 항진, 즉 과도한 염증반응으로 자가면역질환이 발생할 수 있다. 자가면역질환은 면역세포들이 우리 몸의 어느 부위를 공격하는가에 따라 류마티스 관절염, 베체트병, 크론병, 루푸스 등 100여 가지 질병·증상으로 나타날 수 있다.
암세포의 작용을 억제하는 것도 면역관문억제제의 역할이다. 암세포는 면역관문을 조종하면서 마치 정상 세포인 것처럼 행동하고 자신을 숨겨 면역세포로부터 자신을 보호한다. 이때 면역관문억제제는 암세포가 면역세포를 피해가는 기전(메커니즘)을 억제함으로써 면역세포가 암세포를 공격하고 파괴할 수 있도록 한다.
1세대 화학요법 항암제, 2세대 표적항암제에 이은 3세대 항암제로 평가받는 면역관문억제제의 효과는 기존 항암제와 다르다.
1세대 항암제는 빨리 자라는 세포를 죽이는 화학물질. 암세포 뿐만 아니라 정상세포까지 공격하고 복통, 구토, 소화불량, 탈모, 빈혈, 백혈구감소증 등의 부작용이 나타난다.
◇10명 중 2명서 갑상선기능저하증, 폐·장 염증 등 부작용
2세대 표적항암제는 암세포만 집중 공격하지만 효과가 있는 암 질환이 제한적이다. 암세포가 항암제에 내성이 생기는 것도 단점이다.
면역관문억제제는 면역체계를 활성화시켜 암세포와 싸울 수 있도록 한다. 정상적으로 가지고 있는 면역반응을 조절하는 방법이라 치료 효과가 길게 지속된다. 치료 반응은 보통 2개월 안에 나타나며 암의 종류와 관계 없이 효과를 보인다. 현재도 여러 암을 대상으로 임상연구가 활발하게 진행되고 있다. 특히 피부암의 일종인 흑색종이나 폐암·신장암(콩팥암)·림프종에서의 연구 성과가 많다. 이런 암에서는 기존 항암제보다 치료 효과가 우수한 것으로 밝혀지면서 면역관문억제제가 표준 암 치료로 활용되는 추세다.
면역관문억제제는 구역·구토·탈모 등 항암제로 인해 나타날 수 있는 일반적 부작용이 없다. 면역력을 인위적으로 높이는 기존의 면역치료와도 달라 선천성 면역 부작용도 덜하다. 때문에 비교적 안전하고 편하게 치료를 받을 수 있다.
다만 기전(메커니즘)에 따라서는 암 외에 다른 장기에 염증을 일으키는 부작용이 발생할 수 있다. 약 20% 정도에서 약제 관련 부작용이 예상된다. 부작용으로는 갑상선 기능저하증이 가장 흔하며, 폐·피부·장 염증 등의 중증 부작용 발생률은 약 2% 미만 정도로 나타날 수 있다.
아직까지는 면역관문억제제를 이용한 치료 중 일부에만 건강보험이 적용돼 임상 진료에서 활발하게 사용하기에는 제한이 있다. 하지만 면역관문억제제의 임상시험 및 다양한 연구가 계속 진행되고 있으며 치료제의 적용범위 역시 점점 넓어지고 있다.
면역관문억제제의 장점은 상대적으로 낮은 부작용과 장기간의 치료 효과. 항암치료가 필요한 환자는 면역관문억제제 치료에 해당될 수 있는지 담당 의사와 확인한 후 보다 효과적인 치료 방법을 강구할 것을 권장한다. /김진원 분당서울대병원 혈액종양내과 교수